Lesiones medulares y discapacidad: revisión bibliográfica
Recibido: 26 de junio de 2009
Aceptado: 1° de julio de 2010
Claudia Patricia Henao-Lema1, Julio Ernesto Pérez-Parra2
1 Fisioterapeuta. Especialista en Neurorrehabilitación. Profesora Asociada, Universidad Autónoma de Manizales, Manizales, Colombia. cphenao@autonoma.edu.co
2 Fisioterapeuta. Especialista en Neurorrehabilitación. Profesor Asociado, Universidad Autónoma de Manizales, Manizales, Colombia. jeperez@autonoma.edu.co
RESUMEN
La lesión medular es una entidad neurológica causante de importantes procesos de discapacidad. Su incidencia en el país puede estar cercana a los mayores estimativos mundiales debido a las condiciones actuales de violencia. El aumento de la expectativa de vida de esta población —gracias a los avances tecnológicos y científicos en prevención, atención y manejo de complicaciones— lleva a la necesidad de proveer servicios de rehabilitación integrales que trasciendan los aspectos funcionales y permitan la inclusión social. Para este propósito es necesario un abordaje integral de la situación, que en el ámbito de la evaluación debe incluir no sólo la estimación de la condición de salud, sino todo lo relacionado con el funcionamiento de las personas en su vida diaria. La clasificación internacional del funcionamiento, la discapacidad y la salud, brinda un marco conceptual para abordar la discapacidad y el funcionamiento humano relacionado con la salud desde un enfoque biopsicosocial que articula las dimensiones corporal, individual y social de las personas y su relación con los factores del ambiente. Este enfoque de abordaje, plasmado en el instrumento de evaluación denominado WHO-DAS II, se considera un referente importante para evaluar la discapacidad asociada a la lesión medular.
PALABRAS CLAVE
Médula espinal, evaluación de la discapacidad, traumatismos de la médula espinal, personas con discapacidad. (Fuente: DeCs, BIREME).
Spinal Cord Injuries and Disabilities: A Review
ABSTRACT
Spinal cord injury is a neurological event that can result in major disability. Its incidence in Colombia is possibly among the highest in the world, given the current level of violence. The increased life expectancy for this group, thanks to technological and scientific progress with respect to prevention, care and treatment of complications, has created the need for comprehensive rehabilitation services that go beyond functional aspects and enable patients to rejoin society. This demands a holistic approach to the situation, including not only an assessment of health conditions but of everything related to how persons function in their daily lives. The International Classification of Functioning, Disability and Health provides a conceptual framework to address disability and human functioning related to health, through a biopsychosocial approach that articulates the person's physical, individual and social dimensions and their relationship with factors in the environment. This approach, incorporated into an evaluation tool known as WHO-DAS II, is considered an important benchmark for assessing disability associated with spinal medulla injury.
KEY WORDS
Spinal cord, disability evolution, spinal cord injuries, disabled persons. (Source: DeCs, BIREME).
Lesões medulares e discapacidade: uma revisão bibliográfica
RESUMO
Lesão medular é uma entidade neurológica que causa processos graves de discapacidade. Sua incidência no país pode aproximar-se às principais estimativas globais, devido às condições atuais de violência. O aumento da expectativa de vida da população, graças aos avanços tecnológicos e científicos na prevenção, cuidados e tratamento das complicações, exige a prestação de serviços de reabilitação integrais que vai além dos aspectos funcionais e permitem a inclusão social. Para este efeito, é preciso uma amplio para a situação em matéria de avaliação deve incluir não apenas a estimativa do estado de saúde, mas tudo relacionado ao funcionamento das pessoas em suas vidas diárias. A Classificação Internacional de Funcionalidade, Discapacidade e Saúde suministra um quadro conceptual para abordar a deficiência e a funcionalidade humanas relacionadas com a saúde usando uma abordagem biopsicossocial que integre o desenvolvimento físico, social e individual das pessoas e sua relação com os fatores do meio ambiente. Esta abordagem, consagrada no instrumento de avaliação chamado OMS DAS-II, é considerada um marco importante para a avaliação da discapacidade associada com lesão medular.
PALAVRAS-CHAVE
Medula espinal, avaliação da deficiência, traumatismos da medula espinal, pessoas com deficiência. (Fonte: DeCs, BIREME).
Introducción
La Lesión Medular (LM) es un proceso patológico que produce alteraciones de la función motora, sensitiva o autónoma, con diversas consecuencias psicosociales para la persona y su familia, siendo así generadora de importantes procesos de discapacidad. La etiología de las lesiones medulares es muy variada e incluye causas de origen congénito, traumático, infeccioso, tumoral o secundario a enfermedades sistémicas (1-3). La mayoría de la literatura científica establece en primera instancia como causa de LM el trauma, se encuentra el asociado a accidentes de tránsito, heridas por arma de fuego, heridas por arma blanca, caídas de altura, inmersiones en aguas poco profundas, accidentes deportivos y accidentes laborales, entre otras (3-17). En segunda instancia se encuentran las lesiones no traumáticas asociadas a factores congénitos, secundarios a diferentes patologías o por intervenciones médicas o quirúrgicas (3). Este tipo de lesiones ocurren con mayor frecuencia en población joven (8, 18, 19) con una distribución por sexo (hombre / mujer) de 4:1 (4, 19, 20). La incidencia de las lesiones medulares es variable entre países y entre regiones. Wyndaele y Wyndaele (21), en una revisión sistemática de publicaciones científicas entre 1977 y 2006 sobre incidencia, prevalencia y epidemiología de lesión medular a nivel mundial concluyen que la incidencia global oscila entre 10,4 y 83 por millón de habitantes por año, y la prevalencia entre 223 a 755 por millón de habitantes. Mazaira et ál. estiman que en países desarrollados la incidencia de la lesión medular varía en un rango entre 9 y 53 por millón de habitantes (15). Cada año suceden 12.000 nuevos casos en Norteamérica (22), estimaciones actuales sugieren que la incidencia anual de lesiones medulares en los Estados Unidos es alrededor de 40 casos por millón (23). En Colombia no se conocen estudios que reporten los datos epidemiológicos de lesión medular. El Instituto de Medicina Legal y Ciencias Forenses estableció que en el año 2005 los accidentes de tránsito habían sido responsables de cerca de 1.036 traumas en las regiones del cuello y del área pélvica, representando el 2,99% de las personas que presentaron traumatismos en accidentes de tránsito en el país (24). Jiménez (25) indica que la lesión medular es una condición que se presenta en 1 de 40 pacientes colombianos que ingresan a un hospital general consultando por trauma. Garzón, en un estudio realizado en Bogotá (6), reporta que la edad de las personas con lesión medular es en promedio de 35,8 años y en una relación de 4,1:1 (hombre:mujer). La lesión medular se ha reportado como uno de los motivos de consulta más frecuentes en los centros de atención de salud de todos los niveles de complejidad como consecuencia del estado de violencia que vive el país (26, 27).
La expectativa de vida de las personas con lesión medular se ha venido incrementando en las últimas décadas gracias a los avances tecnológicos y científicos en aspectos de prevención, atención prehospitalaria y manejo de complicaciones en el trascurso de la enfermedad que exige proveer a esta población de procesos de atención y rehabilitación multidimensionales, interdisciplinares e intersectoriales que trasciendan los aspectos funcionales y permitan alcanzar verdaderos procesos de inclusión social. De esta forma, la valoración de la situación de discapacidad en esta población debe incluir no sólo aspectos relativos a la condición de salud, sino los relacionados con el funcionamiento de las personas en su vida diaria y la posibilidad de seguir participando activamente en su medio social. Este tipo de valoraciones implica un abordaje de la situación desde un enfoque biospicosocial que permita establecer las complejas relaciones entre los diferentes aspectos de la vida de las personas afectadas por la lesión medular. La Organización Mundial de la Salud (OMS) aprobó en el año 2001 la última versión de la Clasificación internacional del funcionamiento, la discapacidad y la salud (CIF), como un marco conceptual para abordar la discapacidad y el funcionamiento humano relacionado con la salud desde un enfoque biopsico-social. Este modelo permite establecer el perfil de funcionamiento y discapacidad de la persona articulando aspectos desde las dimensiones corporal, individual y social, y su relación con los factores del ambiente que pueden actuar como facilitadores o barreras de la situación de discapacidad (28). Como medida de funcionamiento, el modelo de la CIF es útil para establecer comparaciones a partir de su uso en el establecimiento de mediciones basales, a fin de determinar la eficacia y el resultado de las intervenciones, o como indicador de calidad de vida. Asimismo, ya que es concebido bajo la óptica de un lenguaje común, permite describir el funcionamiento y la discapacidad de manera que pueda ser comparado a nivel internacional (29). Bajo estas consideraciones, el abordaje de la problemática de la discapacidad asociada a la lesión medular debe involucrar la exploración de las diferentes dimensiones del individuo en cuanto a lo corporal, lo individual y lo social.
Lesiones de la médula espinal
Definición
La LM puede definirse como todo proceso patológico (conmoción, contusión, laceración, compresión o sección), de cualquier etiología (traumática y no traumática), que afecta la médula espinal, y puede originar alteraciones de la función neurológica por debajo de la lesión: motoras, sensitivas y autonómicas (2). La complejidad del déficit neurológico, y por tanto del cuadro clínico resultante, depende del nivel y la completitud de la lesión, la extensión transversal o longitudinal del tejido lesionado, y la afectación de sustancia blanca o gris (2, 30).
Aspectos sociodemográficos
Diferentes estudios en el tema reportan una mayor incidencia de la lesión medular en hombres, la cual oscila entre 66 y 92% para los distintos países (5-13, 18, 19, 27, 31, 32), representando una relación promedio hombre / mujer de 4:1. Se desconocen datos estadísticos para toda Colombia, sin embargo, en la investigación de Lugo et ál. realizada en pacientes con trauma raquimedular (TRM) admitidos en el Hospital San Vicente Paúl de Medellín entre septiembre de 1999 y diciembre de 2001 (17), se encontró una proporción de 86% de hombres contra un 14% de mujeres.
El sexo es una variable que ha sido importante en el momento de abordar la discapacidad asociada a la lesión medular. Krause y Broderick, en su estudio para identificar diferencias en cuanto a bienestar subjetivo, participación y salud general de acuerdo con el sexo (23), encontraron que no hay diferencias significativas entre hombres y mujeres respecto al nivel de la discapacidad evaluada a través del CHART (Craig Handicap Assessment and Reporting Technique), instrumento que mide la integración en la comunidad a través de variables de independencia física, movilidad, ocupación, integración social y autosuficiencia económica. Sin embargo Sipski et ál., en el estudio sobre el efecto del sexo en la recuperación neurológica y funcional después de una lesión espinal (8), encontraron que las mujeres mostraron una mejor recuperación neurológica natural que los hombres (utilizando el índice motor ASIA), no obstante, en un nivel y grado de lesión neurológica determinado, los hombres tienden a ser funcionalmente mejores que las mujeres al momento de ser dados de alta del proceso de rehabilitación (utilizando la subescala motora del FIM - Functional Impairment Scale).
En cuanto a la edad de ocurrencia, la LM se presenta principalmente en personas jóvenes entre los 16 y 35 años. La mayoría de estudios a nivel mundial reportan en sus muestras un promedio de edad entre 28 y 33 años (5, 8, 9, 17, 33, 34). Lugo et ál. encontraron un promedio de edad de 32,6 años en su serie de casos colombianos (Medellín) (17). Garzón, en un estudio realizado en Bogotá (6), reporta que la edad de las personas con LM es en promedio de 35,8 años.
La edad ha sido establecida como factor predictor significativo de supervivencia en esta población (10); de igual manera, se ha reportado que algunos de los cambios funcionales a largo plazo se asocian de forma importante con esta variable (18), encontrando además que aquellos pacientes lesionados con mayor edad, tienen un mayor riesgo de mortalidad (10).
Etiología
Respecto a los factores etiológicos, los traumatismos constituyen aproximadamente el 60% de los casos de lesión medular en países desarrollados (3-15), y cerca del 80% en países en vía de desarrollo como Colombia (17), los traumas son ocasionados con mayor frecuencia por heridas por armas blancas o de fuego, con un porcentaje entre el 20 y el 60% (11, 16, 17). Los accidentes de tránsito tienen una incidencia global importante que oscila entre el 12 y 63% (7, 8, 11, 12, 16,
17). Las caídas de altura, los accidentes deportivos y laborales, y las zambullidas en aguas poco profundas en general tienen una incidencia menor (11, 12, 16, 17). En Colombia, Lugo et ál. (17) encontraron como principal causa de lesión las heridas por arma de fuego con el 50% de los casos, seguida por accidentes automovilísticos con 15% y caídas con 14%. Estas cifras coinciden con el estudio de Krause y Broderick (23) realizado en USA, que reporta como principal causa de LM en blancos, afroamericanos y amerindios los accidentes en vehículo con el 52, 50 y 82% respectivamente, en tanto en hispanos fue por hechos derivados de violencia con el 48%, seguido por accidentes de tránsito con el 35%.
Nivel y extensión de la lesión medular
Las lesiones medulares se denominan de acuerdo con el último nivel intacto, es decir, aquella metámera que preserva todas las funciones neurológicas: motoras, sensitivas y autonómicas. En este sentido, pueden clasificarse de acuerdo con la funcionalidad clínica del paciente como cervicales (C1 a C8), torácicas altas (T1 a T6), torácicas bajas (T7 a T12), lumbosacras (L1 a S1) y del cono medular (sacro coccígeas). Entre más alta la lesión mayor será el compromiso funcional del paciente.
De acuerdo con la extensión de la lesión, éstas pueden considerarse como transversales y longitudinales; en la mayoría de los pacientes existe una combinación de ambas. La primera hace referencia a la extensión transversal de la metámera, produciendo secciones completas o incompletas donde el compromiso de las distintas vías descendentes y ascendentes determina el cuadro clínico del paciente. La extensión longitudinal se refiere a la lesión en los planos verticales y se determina por el número de metámeras lesionadas por el proceso patológico; el cuadro clínico del paciente se manifiesta principalmente por el compromiso de sustancia blanca o gris.
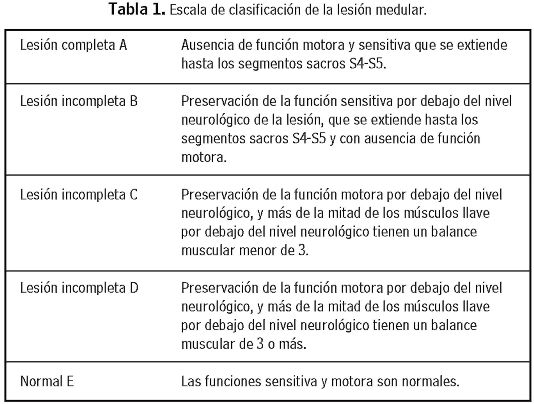
La escala más utilizada a nivel internacional para evaluar la extensión o comple-titud de la lesión medular es la AIS (ASIA Impairment Scale) que sigue los estándares para clasificación neurológica de la Asociación Americana de Lesiones Medulares ASIA (American Spinal Injury Association). Esta escala clasifica la LM de acuerdo con cinco grados determinados por la ausencia o preservación de la función motora y sensitiva (2, 35), así: (Ver tabla 1).
La mayoría de las lesiones reportadas en las distintas investigaciones a nivel mundial se ubican en los niveles cervical, entre el 34 y 53% de los casos, y torácico, entre el 43 y 48%, en tanto las lesiones lumbosacras van del 10 a 14% (5, 7, 9, 1113, 34, 36). En la casuística del Hospital Universitario San Vicente de Paúl de Me-dellín (Colombia), se encontró 28,5% de lesiones cervicales, 41,5% torácicas altas y el 30% por debajo de T6 (17).
De acuerdo con la extensión o completitud de la lesión, utilizando AIS, se reporta en la literatura científica internacional un mayor predominio del grado A o lesión completa (48 a 58%), seguido de los grados B y C o lesiones incompletas (16 a 44%), y en menor proporción grados D y E (8, 12, 33, 36). Según Lugo et ál., en su muestra con pacientes colombianos, el 62% presentó lesión completa grado A, 10% B, 12% C, 14% D, y sólo el 2% presentó una condición normal o grado E (17).
Franceschini et ál., en un estudio longitudinal de personas con lesión medular (5), evaluaron la asociación entre el nivel, la completitud y la etiología de la lesión medular con variables asociadas a la calidad de vida encontrando una correlación significativa entre el nivel de la lesión con el grado de autonomía de las personas.
Complicaciones
Según McColl et ál., existen por lo menos cinco tipos de cambios que las personas con lesión medular experimentan con el tiempo: 1) Los efectos de vivir con la lesión por muchos años, tales como deterioro del hombro, infecciones urinarias crónicas o problemas posturales; 2) complicaciones secundarias a la lesión original, tales como siringomelia postraumática; 3) procesos patológicos no relacionados con la lesión medular, como enfermedad cardíaca u otras enfermedades crónicas; 4) cambios degenerativos asociados con el envejecimientos, tales como articulares, sensoriales y problemas de tejido conectivo; 5) factores medioambientales, como los sociales, comunitarios y aspectos culturales que pueden complicar la experiencia de envejecer con lesión de la médula espinal (36).
Las principales complicaciones reportadas por diferentes investigaciones con series de casos de pacientes con LM en el mundo son: espasticidad, contracturas musculares, hombro doloroso, dolor articular-artritis, osificación heterotópica, fracturas, esquinces y luxaciones, úlceras de presión, deterioro neurológico, dolor crónico, infecciones urinarias, problemas renales y vesicales, problemas intestinales, complicaciones cardíacas y respiratorias, presión sanguínea alta o baja, trombosis, edema, disreflexia autonómica, aumento de peso, depresión, estrés psicológico, adicción a drogas, entre otras (5, 7, 9, 12, 13, 17). En la muestra de Lugo et ál. en el 2007, se encontraron principalmente las siguientes complicaciones: dolor en el 80% de los pacientes a los tres meses de ocurrencia de la lesión, espasticidad en el 64,9% de los casos al primer año, infecciones urinarias en el 38% a los tres meses, y úlceras de presión en el 25% al primer mes después de ocurrida la lesión (17).
Hitzig et ál., en su estudio con pacientes con LM con más de un año evolución, determinaron la asociación entre la incidencia autorreportada de complicaciones de salud secundarias a la lesión medular con las variables edad, tiempo de evolución de la lesión y deficiencia (13).
En esta investigación se encontró que la relación de tasas (odds ratios) para complicaciones cardiacas, presión arterial alta y complicaciones respiratorias se incrementó con la edad, mientras la disreflexia autónomica, infecciones vesicales, osificación heterotópica, estrés psicológico y adicción a drogas decrecieron. La relación de tasas para úlceras de presión, disreflexia autonómica y osificación heterotópica se incrementó con el tiempo de evolución, mientras la presión arterial alta, problemas intestinales, estrés psicológico y depresión disminuyeron.
Las lesiones completas estuvieron asociadas con infecciones urinarias, úlceras de presión y disreflexia autonómica. La paraplejia estuvo asociada con presión arterial alta y la cuadriplejía con disreflexia autonómica. Por su parte, Charlifue et ál. en su estudio sobre el impacto de la edad, edad de inicio, años de evolución y severidad de la lesión, sobre los cambios en el tiempo de variables físicas y psicosociales de personas envejeciendo con lesión espinal e identificación de los mejores predictores de esas variables (19), encontraron que el mejor predictor de la aparición de una complicación, particularmente las úlceras de presión, es la incidencia previa de dicha complicación aún en sobrevivientes de larga data. Desde esta perspectiva, los autores argumentan que el desafío para los clínicos es evitar la tendencia a dar por sentado que estas complicaciones son comunes, es de su incumbencia no dejar pasar la oportunidad para prevenirlas, y que tal esfuerzo debe ser renovado con cada intervención.
Discapacidad: referente conceptual y evaluación desde el WHO-DAS II
El proceso de evolución de la concepción de la discapacidad ha mezclado situaciones de rechazo y negación, actuaciones de beneficencia, caridad y asistencia, llegando finalmente a la promoción de la aceptación plena de la persona, a través de acciones que fomenten la autonomía personal y la inclusión social. Este proceso no se ha dado de una forma lineal ni con unos límites de tiempo específicos; de igual manera, no ha trascendido todas las esferas de la sociedad.
En la actualidad es posible hablar de la coexistencia de "distintas visiones sobre la misma situación que indica la propia y natural limitación del ser humano, con la dificultad que supone para él aceptar la evolución conceptual" (37). Los modelos biologistas asumen la discapacidad desde el punto de vista anatomofuncional. Desde este modelo se privilegia la intervención en el sector salud a través de acciones terapéuticas individualistas y de carácter compensador para que la persona vuelva a ser útil y apta para vivir en sociedad. A partir de los modelos sociales se asume que aunque la discapacidad siempre tiene un sustrato biológico que determina las condiciones de funcionalidad de la persona, lo realmente importante es el papel que juegan el entorno social y el entorno creado por el hombre, donde las barreras físicas y sociales, los estereotipos y las actitudes, se convierten en los factores responsables de las situaciones de desventaja que experimenta la persona y las que definen en sí mismas la "situación de discapacidad". En este sentido, Hanh expresa que "el problema radica en el fracaso de sociedad y del entorno creado por el ser humano para ajustarse a las necesidades y aspiraciones de las personas con discapacidad y no en la incapacidad de dichas personas para adaptarse a las demandas de la sociedad" (38).
Por tanto, las intervenciones desde este modelo son responsabilidad de la sociedad buscando realizar adecuaciones sobre el entorno que faciliten la plena participación de las personas en situación de discapacidad en todas las esferas de la vida social.
El modelo sociopolítico, como extensión del social, se conoce también como el modelo de discapacidad de las minorías (39). Este incorpora en su filosofía la lucha por los derechos de las personas con discapacidad, quienes se definen a sí mismas como miembros de un grupo minoritario que ha estado sistemáticamente discriminado y explotado por la sociedad, promulgándose como un "colectivo colonizado" por la cultura médica, que impone sus criterios y define las situaciones de discapacidad y sus necesidades, partiendo para ello de la premisa de que la persona con discapacidad es incapaz para autodefinirse y autorregularse (28).
El modelo busca la reivindicación de los derechos de las personas en situación de discapacidad que exigen representarse y decidir por sí mismas, y eliminar la dependencia, lograr la autonomía personal y la participación en igualdad de condiciones en la sociedad (40), planteando un paradigma de intervención socio-política contrapuesto al trazado bajo el modelo re-habilitador, con el objetivo de empoderar a la persona y lograr que sea protagonista de su vida (39).
Desde el modelo biopsicosocial que soporta la Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud (CIF) (28), la discapacidad se asume como un proceso continuo de ajuste entre las capacidades del individuo con una condición de salud específica y los factores externos que representan las circunstancias en las que vive esa persona, y las expectativas y exigencias de su entorno. En este contexto, la discapacidad deja de tener un carácter individual, ya que afecta directamente la familia y a la sociedad.
Clasificación internacional del funcionamiento, la discapacidad y la salud (CIF)
Dentro de esta clasificación, la expresión funcionamiento humano se utiliza para designar todas las funciones y estructuras corporales, la capacidad de desarrollar actividades y la posibilidad de participación social del ser humano. La discapacidad, por el contrario, recoge las deficiencias en las funciones y estructuras corporales, las limitaciones en las actividades y las restricciones en la participación; en tanto el término salud se configura como el elemento clave que relaciona el funcionamiento humano con la discapacidad (28). Bajo este enfoque, la OMS abandona el enfoque de "consecuencias de la enfermedad" de la Clasificación internacional de deficiencias, discapacidades y minusvalías (CIDDM), para enfocar el objetivo hacia "la salud y los estados relacionados con la salud". De esta forma, buscando una terminología más positiva, deja de emplear la palabra "enfermedad" para utilizar la expresión "estado o condición de salud". La perspectiva biopsicoso-cial y ecológica de este enfoque se hace evidente con la inclusión de los factores contextuales, en tanto factores ambientales y personales que pueden influir tanto de forma negativa (barreras) como positiva (facilitadores) en la discapacidad y en la condición de salud. El esquema conceptual de la CIF que se presenta en la figura 1 representa las múltiples interacciones entre las dimensiones y áreas que representan la discapacidad.
De este esquema es posible deducir que (41):
• Los estados de salud tienen consecuencias en todos los componentes del funcionamiento (corporal, actividad y participación). A su vez, los componentes del funcionamiento tienen directa repercusión sobre los estados de salud, en tanto que condicionan la posible aparición de nuevas alteraciones (trastornos o enfermedades).
• Los componentes del funcionamiento se relacionan, por pares, todos entre sí (cuerpo y actividad; cuerpo y participación; actividad y participación) y en ambos sentidos.
Los componentes del funcionamiento (todos y cada uno de ellos) se ven influidos por los factores contextuales, tanto ambientales como personales. Al mismo tiempo, los factores contextuales pueden ser determinados por las circunstancias que acontezcan en los tres componentes del funcionamiento.
La integralidad que sugiere este enfoque de abordaje abarca el planteamiento de procesos de intervención fundamentados en principios básicos de interdisciplinariedad e intersectorialidad, que exigen sobrepasar la mirada exclusiva desde el sector salud para involucrar de forma activa a la familia y los sectores educativo, laboral, de bienestar social y legislativo, entre otros, demandando además la participación activa de la sociedad y el Estado. Adicionalmente, es necesario que la persona en situación de discapacidad tenga un papel protagónico en la definición de sus necesidades y en la exposición de las expectativas que tiene frente al proceso. De esta forma, la persona se convierte en el eje de trabajo y, al mismo tiempo, es un miembro más del equipo.
Evaluación de la discapacidad bajo el enfoque de la CIF
Desde su aprobación, la CIF ha sido utilizada en diversos ámbitos de la rehabilitación especialmente en el área clínica.
Para garantizar y facilitar este proceso se han desarrollado diferentes propuestas de evaluación que hacen operativas las categorías originales mediante el desarrollo de instrumentos que permiten describir y evaluar el funcionamiento de las personas de acuerdo con diversas condiciones de salud o momentos específicos del proceso de rehabilitación. En la actualidad se cuenta con tres tipos de herramientas de evaluación compatibles conceptualmente con el modelo de discapacidad de la OMS: la lista de comprobación breve de la CIF (checklist), los conjuntos o las categorías básicas (core sets) y el WHO-DAS II (World Health Organization Disability Assessment Schedule II) (42). La lista de chequeo es un instrumento sugerido para la aplicación en situaciones clínicas que a través de 125 ítems permite establecer de manera sencilla un perfil de funcionamiento y discapacidad de la persona en las áreas más relevantes. Las categorías básicas de la CIF son conjuntos o grupos de ítems de evaluación específicos para la valoración de personas con condiciones de salud de alta carga global por enfermedad. Hasta el momento se han desarrollado core setspara doce condiciones de salud en las áreas musculoesquelética, cardiovascular, neurológica y oncológica (42).
El WHO-DAS II, por su parte, es un instrumento que evalúa de forma multidimensional el funcionamiento y la discapacidad con énfasis en las áreas de actividad y participación, y permite obtener una puntuación global del grado de discapacidad; su gran ventaja es que puede ser aplicado de manera universal a todas las "condiciones de salud" (43, 44). Este instrumento posibilita la definición de un perfil de funcionamiento de la persona a través de seis dominios de actividades, como también un puntaje de la discapacidad en general, información que puede ser utilizada para identificar necesidades, programar y controlar los procesos de intervención y medir los resultados y la efectividad de los tratamientos (45). Los dominios incluidos en el instrumento son a) comprensión y comunicación, b) cuidado personal, c) capacidad de relacionarse con otras personas, d) actividades de la vida diaria y, e) participación en sociedad (39). El WHO-DAS II puede ser aplicado a personas con antecedentes culturales y educacionales, y niveles cognoscitivos marcadamente diferentes. Actualmente, hay disponible una versión en lengua española del WHO-DAS II (44), desarrollada y validada por la Unidad de Investigación en Psiquiatría de Cantabria del Hospital Universitario "Marqués de Valdecilla", España, centro colaborador de la OMS. El WHO-DAS II ha sido ampliamente utilizado en la valoración de discapacidad asociada a diferentes tipos de condiciones clínicas (46-50).
Evaluación de la discapacidad asociada a la lesión medular
Tradicionalmente, la evaluación de las personas con lesión medular se ha realizado sobre la base de la determinación de las deficiencias corporales y, asociadas a ellas, aspectos relacionados con la funcionalidad del individuo en su vida diaria. La lesión medular no sólo afecta los aspectos físicos de la persona, en la mayoría de los casos tiene una importante repercusión en sus esferas psicológica y social. Idealmente, estas situaciones deben ser condensadas en una sola evaluación que de manera integral permita establecer la condición global del individuo, fundamento esencial de un proceso de intervención ajustado a las necesidades reales de este grupo poblacional.
Desde los aspectos básicamente funcionales se han utilizado instrumentos como el ASIA Impairment Scale (AIS) (4, 8, 10, 12, 17, 19, 20, 33, 36, 51, 52), el Functional Indepedence Measures (FIM) (8, 17, 18, 20, 51, 53), The Spinal Cord Independence Measure (SCIM) (54) y la escala de Frankel (5, 55), entre otras. Desde una perspectiva social, el instrumento más utilizado es el Craig Handicap Assessment and Reporting Technique (CHART) (8, 23, 52, 56). Otros autores reportan el uso de instrumentos como el Cuestionario de evaluación de hábitos de vida (LIFE-H) y el Cuestionario del impacto de la participación sobre la autonomía (IPAQ) (56). Para evaluar la calidad de vida en personas con lesión medular se han aplicado instrumentos como el Medical Outcomes Study Short-Form 36 (SF-36) (20, 57) y Medical Outcomes Study Short-Form 12 (SF-12) (57), el Life Situation Questionnaire (LSQ) (34), el Quality of Life Scale (QOLS) (58), el módulo de calidad de vida relacionada con la salud o Behavioral Risk Factor Surveillance System (BRFSS), la escala Quality of Well-Being (QWB), el Instrumental Activities of Daily Living (IADL) (23, 57), la Satisfaction with Life Scale (SWLS) (19) y el Índice de Barthel (9), entre otros.
No se conocen hasta el momento estudios que integren en una sola herramienta de medida la valoración de la discapacidad asociada a la lesión medular bajo un enfoque biopsicosocial. En la literatura se encuentra reportado un estudio realizado en Venezuela donde se evaluó la lesión medular desde la Clasificación internacional de deficiencia, discapacidad y minusvalía (CIDDM) (31), vigente en la OMS hasta los años noventa, el cual se fundamenta claramente en un enfoque médico-biológico de la discapacidad. Por otra parte, recientemente se publicaron dos propuestas de categorías básicas de la CIF (core sets) desarrolladas exclusivamente para personas con lesión medular (59, 60). Estos core sets plantean aspectos del funcionamiento y la discapacidad que deben identificarse en las personas con lesión medular bajo la perspectiva de la CIF (61). A partir de este análisis los investigadores proponen una serie de áreas y categorías que deben ser evaluadas en la fase subaguda (59) y crónica de la lesión (60). Los investigadores, a través de un proceso que involucró entrevista y consenso de profesionales de la salud, estudios de campo y revisión sistemática de la literatura, definieron dos tipos de core setspara aplicación en los diferentes contextos de rehabilitación de la lesión medular, los denominados Comprehensive ICF Core Sets (59, 60, 61) para evaluaciones integrales de carácter multidisciplinar, y los Brief ICF Core Sets (59, 60, 61), útiles para que los profesionales de la salud puedan establecer un perfil general de los problemas en el funcionamiento de las personas con lesión medular. Cabe aclarar que estos core setsno se consideran instrumentos de evaluación o medida en sí mismos, puesto que se constituyen únicamente en un listado de diferentes ítems de la CIF, desde los niveles corporal, personal y social, que se sugiere sean medidos en las personas con lesión medular para determinar sus diferentes niveles de funcionamiento. De esta manera, los core setsproponen que debería medirse en una condición de salud y no como debe hacerse dicha medición.
Es claro que la evaluación de la lesión medular no puede limitarse a establecer las deficiencias corporales, asimismo es insuficiente la consideración exclusiva del impacto que la lesión tiene en la realización de las actividades básicas cotidianas del individuo sin la exploración de los roles individuales o de las expectativas que tiene la persona en cuanto a su vida futura y el papel que el entorno juega en la dinámica interna de la situación de discapacidad. Debido al gran impacto que produce la lesión medular en el individuo, la utilización de herramientas de medida aisladas y desarticuladas no proporciona suficiente evidencia acerca del grado y la forma como es vivida la discapacidad en cada una de las personas. Es necesario trascender a la aplicación de medidas que den información más integral, como puede ser la proporcionada por el WHO-DAS II, instrumento compatible con un modelo biopsicosocial de abordaje de la discapacidad.
Relaciones entre aspectos asociados a la lesión medular y discapacidad
En los últimos años un número importante de autores se han interesado por estudiar el curso de la lesión medular de acuerdo con las características sociodemográficas y clínicas de esta población, y su relación con la discapacidad y la recuperación funcional posterior (5, 8, 10, 13, 18, 19, 23, 33, 34, 36, 62).
Respecto a la relación entre sexo y discapacidad, Sipski et ál. evaluaron las diferencias en variables neurológicas y funcionales en hombres y mujeres con lesión medular, encontrando que las mujeres mostraron una mejor recuperación neurológica natural que los hombres, sin embargo, en un nivel y grado de lesión neurológica determinado, los hombres tienden a tener mejor funcionalidad que las mujeres al final del proceso de rehabilitación (esto ya se dijo en la página 7) (8). Por su parte, Krause y Broderick, en una muestra de 512 personas con lesión medular, de las cuales el 40% eran mujeres, no encontraron diferencias entre personas de sexo masculino y femenino respecto a la puntuación obtenida en el CHART (Craig Handicap Assessment and Reporting Technique) (23).
Respecto a las relaciones entre edad, tiempo de evolución, nivel y severidad de la lesión con discapacidad, Charlifue y Gerhart construyeron un modelo de regresión para determinar el mejor predictor de los puntajes de cada una de las cinco dimensiones del CHART y de su puntaje total en personas envejeciendo con lesión medular, a partir de variables demográficas y clínicas (edad, duración de la lesión y grupo neurológico) (62). Encontraron que desde los resultados del CHART, la edad es un factor que predice la integración social, el grupo de lesión (paraplejía o tetraplejía completa / incompleta) y la independencia física. Un modelo que incluye tanto edad como grupo de lesión predice la movilidad, la ocupación y el puntaje del CHART total como medida de integración a la comunidad. Ninguna de las variables demográficas fue predictora del puntaje de la subescala de autosuficiencia económica. La duración de la lesión no fue predictora de ningún puntaje. Por su parte, Charlifue et ál. documentaron el impacto del estado civil, la edad de ocurrencia de la lesión, el tiempo de evolución, su severidad (completitud y nivel neurológico), el manejo de la vejiga y la existencia de complicaciones previas sobre variables físicas y psicosociales de personas envejeciendo con lesión medular. A partir de su análisis reportaron, entre otros hallazgos, que los únicos predictores significativos de las úlceras por presión fueron la presencia previa de úlceras y la mayor severidad de la lesión. El número de rehospitalizaciones fue predicho por la mayor severidad de la lesión, por la presencia de una sonda permanente, y por las hospitalizaciones previas. El análisis de grupos en función del tiempo de evolución de la lesión indicó que hubo una leve pero importante disminución de la autopercepción del estado de salud en quienes llevan más tiempo viviendo con la lesión (19). McColl et ál. cuantificaron la relación entre tres grupos de factores: demográficos, relacionados con salud y discapacidad y calidad de vida, a través de un modelo estructural de relaciones lineales. Este modelo muestra que la edad y la presencia de problemas de salud y relacionados con la discapacidad tiene efectos negativos, tanto directos como indirectos, sobre la calidad de vida. De la misma manera, la percepción negativa de envejecimiento prevaleció más entre los participantes más jóvenes y con menor duración de discapacidad que entre aquellos mayores (36). Por su parte, Franceschini et ál. encontraron que la autonomía en personas con lesión medular se asocia significativamente con el nivel de lesión, pero no con la completitud y la etiología (5). Amsters et ál. encontraron que un número significativo de personas con lesión medular perciben que su nivel de funcionalidad se incrementa entre el alta de su proceso inicial de rehabilitación y los diez años poslesión y, subsecuentemente, disminuye entre este tiempo y los veinte o más años de duración de la lesión medular (18). En este mismo sentido, Krause y Coker, a través de la aplicación del Life Situation Questionnaire (LSQ), cuestionario que evalúa educación y empleo, actividades y participación, tratamientos recientes, au-topercepción de ajuste y satisfacción con la vida en personas con lesión medular, hallaron que los principales cambios positivos ocurren en las primeras dos décadas después de la lesión medular, seguido de un periodo de estabilidad en algunas áreas de la vida, pero declinan con el envejecimiento en algunos aspectos relacionados con la participación y la salud (34).
Conclusiones
Estos estudios demuestran que la edad de ocurrencia de la lesión, el sexo, la presencia de complicaciones, el tiempo de evolución y la severidad de la lesión, entre otros, son variables que condicionan la situación de discapacidad y el funcionamiento de las personas, por tanto, son aspectos que deben tenerse en cuenta al plantear tanto la evaluación como la intervención de esta población.
Un abordaje que involucre aspectos físicos, psicológicos y sociales asociados a esta condición de salud serviría de referencia para fijar políticas, programas y acciones, que trasciendan los enfoques tradicionales de carácter asistencial y terapéutico, a propuestas más integradoras enfocadas a intervenir el funcionamiento del individuo como ser biopisocosocial ofreciéndole a la persona con lesión medular mayores oportunidades de incluirse de nuevo en su contexto sociocultural con el más alto nivel de independencia y autonomía posible.
REFERENCIAS BIBLIOGRÁFICAS 1. Devivo M, Biering-Sorensen F, Charlifue S, Noonan V, Post M, Stripling T, Wing P. International Spinal Cord Injury Data Set. Spinal Cord 2006; 44: 535-40 2. Montoto A, Ferreiro ME, Rodríguez A. Lesión medular. En: Sánchez I, Ferrero A, Aguilar JJ, Climent JM, Conejero JA, Flórez MT, Peña A, Zambudio P. Manual SERMEF de Rehabilitación y Medicina Física. Médica Panamericana, Madrid; 2006. p. 505-519. 3. McKinley WO, Seel RT, Gadi RK, Tewksbury MA. Nontraumatic vs. traumatic spinal cord injury: a rehabilitation outcome comparison. Am J Phys Med Rehabil 2001; 80: 693-99 4. Strauss DJ, DeVivo MJ, Paculdo DR, Shavelle RM. Trends in life expectancy after spinal cord injury. Arch Phys Med Rehabil 2006; 87: 1079-85. 5. Franceschini M, Di Clemente B, Rampello A, Nora M, Spizzichino L. Longitudinal outcome 6 years after spinal cord injury. Spinal Cord 2003; 41: 280-5. 6. Garzón M. Trauma Raquimedular. Factores predictivos de recuperación neurológica a largo plazo. Repertorio de Medicina y Cirugía 2005; 14 (2): 74-8. 7. Bender JE, Hernández E, Prida M, Araujo F, Zamora F. Caracterización clínica de pacientes con lesión medular traumática. Rev Mex Neuroci 2002; 3 (3): 135-42. 8. Sipski ML, Jackson AB, Gómez-Marín O, Estores I, Stein A. Effects of gender on neurologic and functional recovery after spinal cord injury. Arch Phys Med Rehabil 2004; 85: 1826-36. 9. Bloemen-Vrencken JHA, De Witte LP, Post MWM, van den Heuvel WJA. Health behaviour of persons with spinal cord injury. Spinal Cord 2007; 45: 243-9. 10. Liang HW, Wang YH, Lin YN, Wang JD, Jang Y. Impact of age on the injury pattern and survival of people with cervical cord injuries. Spinal Cord 2001; 39: 375-80. 11. Barnés JA, Bender JE, Araujo F, Zamora F, Hernández E, Rodríguez ML. Lesión medular traumática. Rev Mex Neuroci 2003; 4 (1): 21-5. 12. Middleton JW, Lim K, Taylor L, Soden R, Rutkowski S. Patterns of morbidity and rehospitalisation following spinal cord injury. Spinal Cord 2004; 42: 359-67. 13. Hitzig SL, Tonack M, Campbell KA, McGillivray CF, Boschen KA, Richards K, Craven BC. Secondary Health Complications in an Aging Canadian Spinal Cord Injury Sample. Am J Phys Med Rehabil 2008; 87: 545-55. 14. McKinley WO, See RT, Hardman JT. Nontraumatic spinal cord injury: incidence, epidemiology, and functional outcome. Arch Phys Med Rehabil 1999; 80: 619-23. 15. Mazaira J, Labanda F, Romero J, Garcia ME, Gambarruta C, Sanchez A et ál. Epidemiología de la lesión medular y otros aspectos. Rehabilitación (Madrid) 1998; 32: 365-72. 16. Stover SL, Michael J, De Vivo M, Bette K. History, implementation and current status of the national spinal cord injury database. Arch Phys Med Rehabil 1999; 80: 1365-71. 17. Lugo LH, Salinas F, García HI. Out-patient rehabilitation programme for spinal cord injured patients: Evaluation of the results on motor FIM score. Disability and Rehabilitation 2007; 29 (11-12): 873-881. 18. Amsters D, Pershouse K, Price G, Kendall MB. Long duration spinal cord injury: Perceptions of functional change over time. Disability and Rehabilitation 2005; 27 (9): 489-97. 19. Charlifue S, Lammertse DP, Adkins RH. Aging With Spinal Cord Injury: Changes in selected health indices and life satisfaction. Arch Phys Med Rehabil 2004; 85: 1848-53. 20. DeVivo MJ. Trends in spinal cord injury rehabilitation outcomes from model systems in the United States: 1973-2006. Spinal Cord 2007; 45: 713-21. 21. Wyndaele M, Wyndaele JJ. Incidente, prevalence and epidemiology of spinal cord injury: what learns a worldwide literature survey? Spinal Cord 2006; 44: 523-9. 22. DeVivo MJ, Go BK, Jackson AB. Overview of the national spinal cord injury statistical center database. J Spinal Cord Med 2002; 25 (4): 335-8. 23. Krause JS, Broderick L. Outcomes after spinal cord injury: comparisons as a function of gender and race and ethnicity. Arch Phys Med Rehabil 2004; 85: 355-62. 24. Castaño A. Lesiones no fatales en accidentes de tránsito - Colombia, 2005. En: Accidentes de tránsito. Instituto Nacional de Medicina Legal y Ciencias Forenses -DRIP; 2006. 25. Jiménez HE. Trauma raquimedular. En: Fepafem. Guías para manejo de Urgencias. Disponible en: http://www.fepafem.org.ve/Guias_de_Urgencias/Trauma/Trauma_raquimedular.pdf. [Consultado el 15 de abril de 2009]. 26. Romero M, Jiménez A, Román E. Rehabilitación en trauma raquimedular. Guías de práctica clínica basadas en la evidencia. Bogotá: Ascofame, Seguro Social; 1998. 27. Lugo LH, García HI, Montoya JG. Perfil epidemiológico de la lesión medular en Medellín (Colombia) 1995-1999. Revista Colombiana de Medicina Física y Rehabilitación 2002; 13: 26-38. 28. Organización Mundial de la Salud. Clasificación internacional del funcionamiento, de la discapacidad y de la salud (CIF). Madrid: Instituto de Migraciones y Servicios Sociales, Imserso; 2001. 29. Miangolarra JC. Rehabilitación clínica integral: funcionamiento y discapacidad. España: Masson; 2003. 30. Lara C. La perspectiva de género en el proceso de adaptación a la lesión medular [tesis doctoral]. Oviedo: Editorial Universidad de Oviedo (España); 2006. 31. Fiore R, Mendoza D. Evaluación del nivel de deficiencias y discapacidades en pacientes de 15 a 55 años con traumatismo raquimedular, aplicando la clasificación internacional (CIDDM) de la Organización Mundial de la Salud. Boletín Médico de Postgrado 2003; 19 (4): 209-15. 32. Donnelly C, McColl MA, Charlifue S, Glass C, O'Brien P, Savic G, Smith K. Utilization, access and satisfaction with primary care among people with spinal cord injuries: a comparison of three countries. Spinal Cord 2007; 45: 25-36. 33. Kirshblum S, Millis S, McKinley W, Tulsky D. Late Neurologic Recovery After Traumatic Spinal Cord Injury. Arch Phys Med Rehabil 2004; 85: 1811-7. 34. Krause JM, Coker JL. Aging After Spinal Cord Injury: A 30-Year longitudinal study. The Journal of Spinal Cord Medicine 2006; 29 (4): 371-76. 35. American Spinal Injury Association - ASIA. Standards for Neurological Classification of SCI Worksheet. ASIA Store; 2006. Disponible en: www.asiaspinalinjury.org/publications/2006_Classif_worksheet.pdf Accessed on May 5 2009 [Consultado el 30 de abril de 2009] 36. McColl MA, Arnold R, Charlifue S, Glass C, Savic G, Frankel H. Aging, spinal cord injury, and quality of life: structural relationships. Arch Phys Med Rehabil 2003; 84: 1137-44. 37. Egea C, Saravia A. Visión y modelos conceptuales de la discapacidad. Polibea 2004; 73: 29-42. 38. Harlan H. The Political implications of disability definitions and data. Journal of Disability Policy Studies 1993; 4 (2): 41-52. 39. Smart J, Smart D. Models of disability: implications for the counseling profession. In: Dell A, Power P (eds.). The psychological and social impact of illness and disability. 5 Edition. New York: Springer Publishing Company; 2007. p. 75-100. 40. Arnau M. Una construcción social de la discapacidad: el movimiento de vida independiente. En: VIII Jornadas de Fomento de la Investigación de la Facultad de Ciencias Humanas y Sociales. Fórum de Recerca 2008, 8. 41. Egea C, Sarabia A. Clasificaciones de la OMS sobre discapacidad. Boletín del Real Patronato sobre discapacidad 2001. Documento número 50:1530. Disponible en: http://cedd.net/docs/fiche-ros/200405120002_24_0.pdf [Consultado el 5 de mayo de 2009]. 42. Ayuso J, Nieto M, Sánchez J, Vásquez J. Clasificación internacional del funcionamiento, la discapacidad y la salud (CIF): aplicabilidad y utilidad en la práctica clínica. Med Clin (Barc) 2006; 126 (12): 461-66. 43. World Health Organization - Classification, Assessment, and Terminology Team (CAT) - Department for Measurement and Health Information Systems. WHODAS II. Disability Assessment Schedule. Training manual: a guide to administration, Geneva (Switzerland); 2004. p. 1-65. 44. Vásquez-Barquero JL, Herrera S, Vásquez E, Gaite I. Cuestionario para la evaluación de discapacidad de la Organización Mundial de la Salud - WHO-DAS II (Versión española del World Health Organization Disability Assessment Schedule II). Madrid: Ministerio de Trabajo y Asuntos Sociales; 2006. 45. WHO-DAS II. Disability Assessment Schedule (Home page). World Health Organization (Last updated. Tue Nov 27 09:20:27 2001). Disponible en: http://www.who.int/icidh/whodas/generalinfo.html [Consultado el 5 de mayo de 2009]. 46. Chwastiak LA, von Korff M. Disability in depression and back pain: evaluation of the WHO Disability Assessment Schedule (WHO-DAS-II) in a primary care setting. J Clin Epidemiol 2003; 56: 507-14. 47. McKibbin C, Patterson TL, Jeste DV. Assessing disability in older patients with schizophrenia: results from the WHODAS-II. J Nerv Ment Dis 2004; 192 (6): 405-13. 48. Baron M, Schieir O, Hudson M, Steele R, Kolahi S, Berkson L. The clinimetric properties of the World Health Organization Disability Assessment Schedule II in early inflammatory arthritis. Arthritis Rheum 2008; 59 (3): 382-90. 49. Hudson M. Clinical correlates of quality of life in systemic sclerosis measured with the World Health Organization Disability Assessment Schedule II. Arthritis Rheum 2008; 59 (2): 279-84. 50. van Tubergen A, Landewé R, Heuft-Dorenbosch L, Spoorenberg A, van der Heijde D, van der Tempel H, van der Linden S. Assessment of disability with the World Health Organization Disability Assessment Schedule II in patients with ankylosing spondylitis. Ann Rheum Dis 2003; 62 (2): 140-5. 51. New PW. Functional outcomes and disability after nontraumatic spinal cord injury rehabilitation: results from a retrospective study. Arch Phys Med Rehabil 2005; 86: 250-61. 52. Benavente A, Palazón R, Tamayo R, Moran E, Alaejos J, Alcaraz A. Assessment of disability in spinal cord injury. Disability and Rehabilitation 2003; 25 (18): 1065-70. 53. Hall KM, Cohen ME, Wright J, Call M, Werner P. Characteristics of the functional independence measure in traumatic spinal cord injury. Arch Phys Med Rehabil 1999; 80: 1471-6. 54. Catz A, Itzkovich M, Agranov E, Ring H, Tamir A. The spinal cord independence measure (SCIM): sensitivity to functional changes in subgroups of spinal cord lesion patients. Spinal Cord 2001; 39: 97-100. 55. Tooth L, McKenna K, Geraghty T. Rehabilitation outcomes in traumatic spinal cord injury in Australia: functional status, length of stay and discharge setting. Spinal Cord 2003; 41: 220-30. 56. Noreau L, Fougeyrollas P, Post M, Asano M. Participation after spinal cord injury: the evolution of conceptualization and measurement. Journal of Neurologic Physical Therapy 2005; 29 (3): 147-56. 57. Andresen EM, Fouts BS, Romeis JC, Brownson CA. Performance of health-related quality-of-life instruments in a spinal cord injured population. Arch Phys Med Rehabil 1999; 80: 877-84. 58. Martz E, Livneh H, Priebe M, Wuermser LA, Ottomanelli L. Predictors of psychosocial adaptation among people with spinal cord injury or disorder. Arch Phys Med Rehabil 2005; 86: 1182-92. 59. Kirchberger I, Cieza A, Biering-Sorensen F, BaumbergerM, Charlifue S, Post M. ICF core sets for individuals with spinal cord injury in the early post-acute context. Spinal Cord advance online publication, 29 September; 2009. 60. Cieza A, Kirchberger I, Biering-Sorensen F, Baumberger M, Charlifue S, Post M. ICF core sets for individuals with spinal cord injury in the long-term context. Spinal Cord advance online publication, 12 January; 2010. 61. Biering-Sorensen F, Scheuringer M, Baumberger M, Charlifue SW, Post MWM, Montero F. Developing core sets for persons with spinal cord injuries based on the International Classification of Functioning, Disability and Health as a way to specify functioning. Spinal Cord 2006; 44: 541-6. 62. Charlifue S, Gerhart K. Community integration in spinal cord injury of long duration. NeuroRehabilitation 2004; 19: 91-101. |